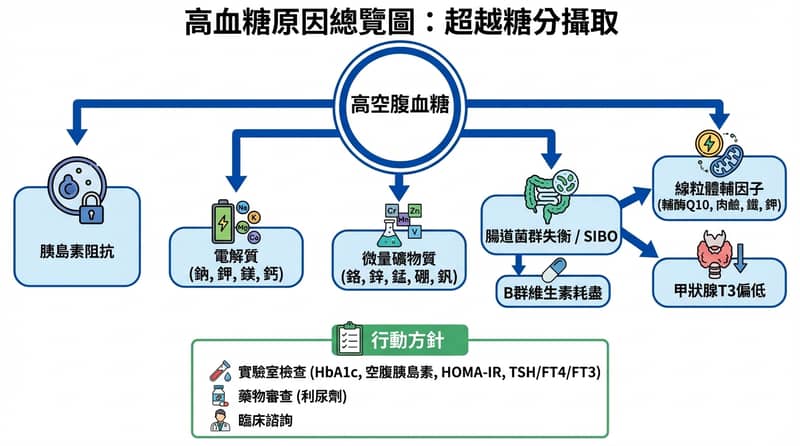
美國成人裡大約 45% 有鎂不足,接近 50% 落在糖尿病或糖尿病前期範圍,兩件事常常黏在一起走(來源:Barbagallo & Dominguez 2010)。血糖高不一定是你吃太甜,很多時候是胰島素訊號、電解質、微量礦物質、腸道、甲狀腺這整套「把葡萄糖送進細胞」的機器卡住。
- 抽血數字高。人很累。腦霧。體重怪怪的。
- 你已經很克制。還被叫去「再少吃一點」。
- 關鍵字:胰島素阻抗、電解質、Na⁺/K⁺ ATPase(鈉鉀幫浦)、粒線體。
- 工具線索:空腹血糖、HbA1c、胰島素、HOMA-IR。再加鎂、鉀這類礦物狀態。
- 地雷:利尿劑、壓力、慢性病。把電解質整個弄亂。
血糖高有時是症狀,不是兇手
高血糖可以代表細胞無法攝取葡萄糖,而不是你吃進去的糖太多。胰島素阻抗(細胞對胰島素反應變差)會讓葡萄糖停在血液裡,粒線體(產生 ATP 的能量工廠)拿不到燃料,人就像一直在低電量模式。
我記得那種畫面:檢驗單上紅字。你早餐已經吃到像在修行。無糖。少水果。澱粉挑複合型。蛋白質也有補。
數字還是很硬。
旁邊的人給的建議:再少吃。再砍碳水。再忍。聽久了會有一種很陰的感覺,好像身體在背叛你。
其實更像是門鎖壞了。
血液裡的葡萄糖像在繞圈圈,問題不是糖太多,問題是細胞開不了門。
免責:這篇是健康知識整理,不是醫療建議。血糖異常、用藥、懷孕、慢性病史的人,改飲食或補充品前先跟醫師或藥師對一下。
胰島素訊號很吃電解質,少一個就像斷電
胰島素分泌與作用需要鈉、鉀、鈣、鎂這些電解質維持膜電位與訊號傳遞。Na⁺/K⁺ ATPase(鈉鉀幫浦,維持細胞膜電位的酵素)與鈣離子觸發機制一旦失衡,胰臟 β 細胞的胰島素釋放會變鈍。
鈉跟鉀:不是「鹽害你」。比較像電路板。胰臟 β 細胞要先去極化才會開始放胰島素。鈉鉀梯度在那邊撐場面。
鉀太低。訊號就鈍。這很煩。
鈣:它像扳機。胰島素裝在囊泡裡。鈣一來,囊泡才「啪」一下把胰島素放出去。鈣不足,流程卡住。
鎂:鎂牽扯更廣。它幫 ATP 做事,鈉鉀幫浦也靠它跑,胰島素受體(細胞表面的接收器)那段也會被鎂狀態影響。原文提到鎂不足跟胰島素阻抗一直被連結(來源:Barbagallo & Dominguez 2010)。
台灣感的現場:夏天濕熱。走兩步就汗。有人喝很多水,鹽跟鉀沒補到位。夜市又鹹又甜。隔天量血糖還是飄。
這不是道德問題。
藥也會插手:利尿劑那種。電解質就被沖走。壓力也會。你以為你在扛工作,身體在扛電池漏液。
抽血常常看不到缺,因為血液會演戲
血清電解質與礦物質數值會被身體嚴格調控,即使組織庫存下降,抽血也可能看起來正常。毛髮礦物分析 HMA(Hair Mineral Analysis,透過毛髮反映長期礦物代謝趨勢)在某些情境能提供不同視角,但解讀需要專業,不能單看高低就下結論。
我記得很多人會卡在這裡:報告都正常。你也正常。那你到底哪裡不正常。
血液像馬路。身體會優先維持馬路通行。
倉庫空了也先不讓你看到。
原文提到的 HMA:它看的是比較長期的「流向」。有人會把它當成雷達。有人會把它當成水晶球。都不太對。
它只是另一個角度。需要一起對照症狀、飲食、用藥、腸胃狀況。還有生活壓力。
微量礦物質像鑰匙,缺了就算胰島素在也開不了門
鉻、錳、釩、硼、鋅等微量礦物質會影響胰島素受體敏感度、醣類代謝酵素、與胰島素生成與儲存。這些因子缺乏時,葡萄糖耐受會變差,血糖讀值就像在提示「門鎖系統需要維修」。
鉻:原文把它講得像頭號嫌疑犯。它會拉高胰島素受體敏感度。缺的時候補才有意義。沒缺硬補就很尷尬。
錳:跟醣類代謝的酵素有關,像丙酮酸羧化酶、PEPCK 這類名字很像咒語的東西。你不需要背。
你只要知道,少了它,代謝路徑會卡。
釩:這個比較少人聽過。原文說釩化合物在動物跟人類研究裡有類胰島素效果,能刺激葡萄糖進細胞、啟動胰島素訊號路徑。
不是胰島素替代品。別誤會。
硼:很多人只想到骨頭跟荷爾蒙。原文提醒它也會影響胰島素釋放、受體結合,還會協調鎂跟鈣。硼不足,整個調節效率就下滑。
鋅:胰臟 β 細胞做胰島素、存胰島素、放胰島素都要鋅。也會影響胰島素跟受體的結合。缺鋅跟糖耐受差、氧化壓力上升常被一起看到。
在地小插曲:講到鋅我就想到便利商店的「補給」文化。熬夜。咖啡。能量飲。很少人把微量礦物當成系統維護,大家比較像在貼 OK 繃。
短期有效。長期很累。
腸道那條線很陰,會偷走 B 群,讓你燃燒不完全
腸道菌相失衡與 SIBO(小腸細菌過度生長)會增加 B 群維生素消耗,影響糖解作用、克氏循環與粒線體 ATP 生成。B1、B2、B3、B6、B7 等輔酶不足時,葡萄糖即使進了細胞也難以被有效氧化,疲勞與腦霧會變明顯。
原文說「幾乎普遍」:很多人腸胃不舒服到習慣了。脹氣。打嗝。大便很難形容。你問他,他說正常。
這句「正常」很恐怖。
還有一個怪現象:HMA 上鎂或鈣偏高。看起來像你不缺。原文的解釋是「功能性缺乏」。身體用不了,反而排出去,毛髮像垃圾場一樣收走。
有點像你買了很多工具,結果螺絲起子頭不合。你不是沒有工具。你是用不上。
B 群那段:原文提 B1、B2、B3、B6、B7 會參與糖解、Krebs cycle、粒線體 ATP。微生物過度生長會消耗它們。你就會在下游卡住。
卡住以後,上游的鎂跟鈣也跟著尷尬。因為流程走不動。
粒線體的其他夥伴:CoQ10(電子傳遞鏈搬運工)、肉鹼 carnitine(搬脂肪進粒線體的搬運車)、鐵(電子傳遞鏈結構需要)、鉀(維持粒線體膜電位)。原文把這些放在一起講,意思很直白:燃燒需要一整組,不是單點神藥。
真的。沒有神藥。
T3 像油門,甲狀腺弱一點,血糖就像塞車
T3(活性甲狀腺素,調控能量代謝的主要激素)會上調糖解、克氏循環、氧化磷酸化等酵素表現,並促進粒線體新生與 Na⁺/K⁺ ATPase 活性。T3 偏低時,葡萄糖攝取與氧化效率下降,血糖讀值上升常是能量系統降速的訊號。
甲狀腺這段我很有感:因為它很容易被忽略。你會一直以為是意志力問題。吃太多。動太少。其實是油門踩下去車不走。
那種挫折感很黏。
原文講得很細:T3 會增加糖解、Krebs、氧化磷酸化。也會增加解偶聯蛋白,調整效率跟產熱。還會促進粒線體生物生成。
講白了。讓你有更多引擎。還把引擎調好。
它也會推鈉鉀幫浦:這點很關鍵。膜電位穩,訊號才穩,葡萄糖運輸才不會亂。
營養配件:碘跟硒幫 T4 轉 T3。鐵是甲狀腺過氧化酶的輔因子。鋅跟鎂支援受體與訊號。原文還提到腸道、肝、膽囊的交互影響。
又回到系統。一直回到系統。
自我檢查清單,截圖就能用
血糖異常要拆成「數字、訊號、燃燒、油門」四條線一起看,並用可量化的檢驗與症狀對照。這份清單包含 HbA1c、空腹胰島素、HOMA-IR、電解質、甲狀腺指標與腸胃線索,適合拿去和醫療人員討論下一步。
- 數字線:空腹血糖、餐後 2 小時血糖、HbA1c(三個月平均血糖指標)。
- 胰島素線:空腹胰島素。HOMA-IR(用空腹血糖與胰島素估算胰島素阻抗)。
- 電解質線:鈉、鉀、鎂、鈣。近期是否大量流汗、低鹽飲食、腹瀉、使用利尿劑。
- 腸道線:脹氣、腹痛、排便型態改變、對某些碳水特別敏感。SIBO 史或反覆抗生素史。
- B 群線:長期疲勞、嘴破、麻木感、注意力散。飲食看起來正常卻越吃越沒力。
- 粒線體線:運動耐受差、恢復慢、腦霧。CoQ10、肉鹼、鐵、鉀這些「燃燒配件」是否曾被評估。
- 甲狀腺油門線:TSH、Free T4、Free T3。掉髮、怕冷、便秘、皮膚乾、精神慢半拍。
- 生活干擾:長期壓力、睡眠破碎、咖啡因拉很滿。你以為是提神,其實是硬撐。
- 拿去問專業的人一句話:「我不想只被叫少吃,我想知道是胰島素訊號、電解質、腸道、甲狀腺哪一段卡住。」
工具提醒:在台灣要做檢驗,通常會先在醫療院所走標準抽血。健檢中心也能做部分項目。藥物與補充品先誠實告知,數字才不會被誤讀。
你不需要一次做滿。
你需要有方向。
我最不想看到的誤會,是把自己逼到快餓死
把高血糖只當成「吃太多」會導向過度限制飲食,反而加重壓力荷爾蒙、睡眠破碎與電解質失衡。更好的策略是先確認胰島素阻抗、電解質、甲狀腺與腸胃是否存在可修正的瓶頸,再談飲食結構調整。
我記得那種狀態:人已經很累了。還要被叫「再忍一下」。你越忍越空。
空到最後。你會放棄。
而且最陰的是:你以為你在解決問題。你其實在把「訊號失靈」變得更失靈。壓力上來。睡不好。腸胃更亂。電解質更亂。
整個系統像被拉扯。
節食很容易,修復系統很難;難的那條路,才是真的把血糖帶回來的路。
常見反對意見:一定有人會說「你講這麼多,就是想叫人去買一堆補充品」。我懂這個疑慮。市場確實很亂。
但另一個極端也很怪:只准你少吃,不准你查原因。只准你扛紅字,不准你問「我到底哪一段壞了」。這也很像鬼故事。
你可以不同意:你覺得高血糖就是吃出來的。OK。那你回答我一個問題就好。當一個人已經把糖砍到見底、熱量也壓到很低,空腹血糖還是紅字,你會要他繼續砍到哪裡。
你會怎麼走下一步。